Síndrome de Brugada
El síndrome de Brugada es una entidad clínica relativamente joven, fue descrita por primera vez en 1992 por los hermanos Pedro y Josep Brugada 1.
Es una enfermedad hereditaria, autosómica dominante. Se caracteriza por una elevación persistente del segmento ST en derivaciones precordiales derechas (V1-V2) y reviste gran relevancia clínica por su asociación a muerte súbita por arritmias ventriculares.
El síndrome de Brugada tiene una incidencia de 5 por cada 10.000 habitantes y se le atribuyen, al menos, un 20% de las muertes súbitas en corazones estructuralmente normales 2.
Electrocardiograma del síndrome de Brugada
En el síndrome de Brugada podemos encontrar tres tipos de patrones en el EKG, que pueden variar en el mismo paciente. El tipo 1 es el único patrón electrocardiográfico diagnóstico de síndrome de Brugada.
EKG de síndrome de Brugada tipo 1
Es el patrón descrito por los hermanos Brugada en 1992. se observa una una elevación cóncava prominente del segmento ST o del punto J mayor o igual de 2 mm (0.2 mV), seguida de una onda T negativa en una o más derivaciones precordiales derechas (V1 o V2).
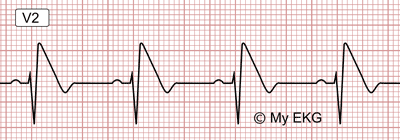
Patrón de Brugada tipo 1:
Elevación cóncava del ST en V2 mayor de 2 mm, seguida de una onda T negativa.
EKG de síndrome de Brugada tipo 2
Este patrón presenta elevación del ST (o del punto J) mayor o igual de 2 mm, con descenso posterior pero manteniéndose por encima de 1 mm, seguida de una onda T positiva.
Esta morfología se denomina "en silla de montar".
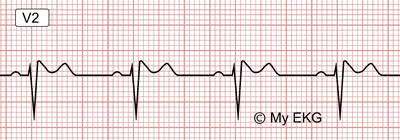
Patrón de Brugada tipo 2:
Elevación rápida del ST mayor de 2 mm seguida de una depresión del ST y de una onda T positiva, morfología de "silla de montar".
EKG de síndrome de Brugada tipo 3
Este patrón es similar al tipo 2, también tiene forma “de silla de montar”, pero la elevación del segmento ST (o del punto J) es menor de 1 mm.
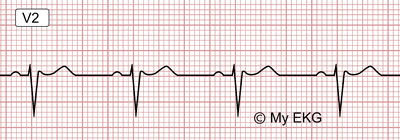
Patrón de Brugada tipo 3:
Elevación del segmento ST menor de 1 mm seguida de una depresión y de una onda T positiva.
En el síndrome de Brugada los patrones del EKG son variables. En un mismo paciente se pueden observar los tres patrones e incluso electrocardiogramas normales.
Criterios diagnósticos del síndrome de Brugada
Para incrementar la sensibilidad diagnóstica, en 2013 el Consenso de Expertos de la HRS/EHRA/APHRS omitió los criterios clínicos y solo se requieren cambios en el EKG en una derivación precordial 3.
Tomado de: HRS/EHRA/APHRS Expert Consensus Statement on the Diagnosis and Management of Patients with Inherited Primary Arrhythmia Syndromes 3.
- 1. Se diagnostica síndrome de Brugada en pacientes con elevación del segmento ST con morfología tipo 1 ≥ 2 mm en una o más derivaciones precordiales derechas, posicionadas en el 2do, 3er o 4to espacio intercostal, ya sea de manera espontánea o después de un test de drogas con la administración de antiarrítmicos clase 1 3.
- 2. Se diagnostica síndrome de Brugada en pacientes con elevación del segmento ST tipo 2 o tipo 3 en al menos una derivación precordial derecha (V1, V2) posicionadas en el 2do, 3er o 4to espacio intercostal cuando un test de drogas con administración de antiarrítmicos clase I induce el EKG con morfología tipo 1 3.
Antes realizar el diagnóstico de síndrome de Brugada es necesario descartar otras enfermedades que pueden tener electrocardiogramas similares, como bloqueos de rama, hipertrofia ventricular izquierda, infarto agudo, miocarditis aguda, tromboembolismo pulmonar, hiperpotasemia, hipercalcemia, hipotermia, entre otros...
Pronóstico y estratificación de riesgo del síndrome de Brugada
Como los criterios clínicos diagnósticos ya no se utilizan, la estratificación del riesgo juega un papel crítico para identificar a los pacientes con alto riesgo de muerte súbita 4.
Desde que el síndrome de Brugada fue descrito 1 se han identificado muchas variables clínicas para predecir un peor pronóstico.
Pero solo los episodios de muerte súbita o el síncope con EKG tipo 1 espontáneo han sido asociados de forma consistente con un alto riesgo de eventos arritmogénicos en el seguimiento 3 5.
La incidencia de eventos arrítmicos (taquicardia ventricular sostenida, fibrilación ventricular o muerte súbita) en pacientes con síndrome de Brugada fue de 13.5% al año en pacientes con historial de muerte súbita, de 3.2% al año en pacientes con síncope y del 1% en pacientes asintomáticos 5.
Se ha debatido sobre el valor pronóstico de la inducibilidad de arritmias durante el estudio electrofisiológico, y la mayoría de los estudios clínicos aún no han confirmado un valor predictivo positivo o negativo para la ocurrencia de eventos cardiacos en el seguimiento 4 5.
Una historia familiar positiva de muerte súbita no ha demostrado ser un marcador de riesgo en ninguno de los grandes estudios.
Test de provocación farmacológico en el síndrome de Brugada
Como en el mismo paciente con síndrome de Brugada se pueden observar los distintos patrones, se deben administrar fármacos antiarrítmicos clase Ic que facilitan la aparición del EKG tipo 1 en pacientes con patrones tipo 2 o 3.
Los dos más usados son la ajmalina (1 mg/kg en 5 min IV) y la flecainida (2 mg/kg en 10 min IV o 400 mg oral). Siendo la ajmalina la que mayor especificidad y sensibilidad ha demostrado 6.
La prueba debe realizarse con seguimiento continuo por EKG y terminará si aparece morfología de patrón tipo 1, múltiples extrasístoles ventriculares, taquicardia ventricular o ensanchamiento del complejo QRS mayor del 30% del inicial.
Tratamiento del síndrome de Brugada
Medidas generales y tratamiento farmacológico
Son recomendables en los pacientes diagnosticados de síndrome de Brugada los siguientes cambios en su estilo de vida:
- (a) Evitar fármacos que puedan inducir elevación del segmento ST en derivaciones precordiales derechas (http://www.brugadadrugs.org).
- (b) Evitar la ingesta excesiva de alcohol y comidas abundantes.
- (c) Tratamiento inmediato de la fiebre con drogas antipiréticas.
La quinidina se ha propuesto como tratamiento preventivo en pacientes con síndrome de brugada basado en datos que muestran que reduce la inducibilidad de fibrilación ventricular durante la estimulación ventricular programada, sin embargo no hay datos que confirmen su capacidad de reducir el riesgo de muerte súbita.
Según las guías de la ESC 5 la quinidina y el Isoproterenol pueden ser considerados en pacientes con síndrome de Brugada para tratar las tromentas eléctricas.
La quinidina se puede considerar en pacientes con criterios de implante de DAI pero que presenten contraindicaciones o se nieguen. También en pacientes que requieran tratamiento para arritmias supraventriculares.
Desfibrilador automático implantable (DAI)
El único tratamiento capaz de reducir el riesgo de muerte súbita en el síndrome de Brugada es el desfibrilador automático implantable (DAI).
Según las guías de la Sociedad Europea de Cardiología para el manejo de pacientes con arritmias ventriculares y la prevención de muerte súbita 5.
- La implantación de un DAI está recomendada en pacientes con diagnóstico de síndrome de Brugada que hayan sobrevivido a una parada cardiaca y/o se haya documentado una taquicardia ventricular sostenida espontánea.
- Debe considerarse la implantación de un DAI en pacientes con patrón del EKG tipo 1 espontáneo e historia de síncopes.
- Puede considerarse la implantación de un DAI en pacientes con diagnóstico de síndrome de Brugada que hayan desarrollado fibrilación ventricular durante la estimulación programada (en un estudio electrofisiológico) con dos o tres extraestímulos en dos sitios.
- No está indicada la implantación de un DAI en pacientes asintomáticos con patrón tipo 1 inducido por drogas o basado solamente en historia familiar de muerte súbita.
Ablación por catéter
Recientemente se ha sugerido que la ablación por catéter epicárdico sobre el tracto de salida del ventrículo derecho puede prevenir las tormentas eléctricas en pacientes con episodios recurrentes, pero estos datos requieren confirmación antes de entrar en la práctica clínica general.
Por tanto, la ablación por catéter puede considerarse en pacientes con historia de tormentas eléctricas o repetidas descargas apropiadas del DAI 5.
Referencias
- 1. Brugada P, Brugada J, Brugada R. Right bundle branch block, persistent ST segment elevation and sudden cardiac death : adistinct clinical and electrocardiographic syndrome: a multicenter report. J. Am. Coll. Cardiol. 1992; 20: 1391-1396. doi: https://doi.org/10.1016/0735-1097(92)90253-j.
- 2. Antzelevitch C, Brugada P, Brugada J. The Brugada Syndrome: From Cell to Bedside. Curr Probl Cardiol. 2005; 30(1): 9–54. doi: 10.1016/j.cpcardiol.2004.04.005.
- 3. Priori SG, Wilde AA, Horie ME et al. HRS/EHRA/APHRS Expert Consensus Statement on the Diagnosis and Management of Patients with Inherited Primary Arrhythmia Syndromes. Heart Rhythm. 2013 Dec;10(12):1932-63. doi: 10.1016/j.hrthm.2013.05.014.
- 4. Steinfurt J, Biermann J, Bode C et al. The Diagnosis, Risk Stratification, and Treatment of Brugada Syndrome. Dtsch Arztebl Int. 2015 Jun; 112(23): 394–401. doi: 10.3238/arztebl.2015.0394.
- 5. Priori SG, Blomstrom-Lundqvist C et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). European Heart Journal. 2015; 36: 2793–2867. doi: 10.1093/eurheartj/ehv316.
- 6. Benito B, Brugada J, Brugada R, Brugada P. Síndrome de Brugada. Rev Esp Cardiol. 2009; 62(11): 1297-315. doi: 10.1016/S0300-8932(09)73082-9.
Si te ha gustado... Compártelo.