Preguntas del Examen MIR 2015-2016 de Cardiología y Cirugía Cardiaca

El equipo de My EKG ha decidido colaborar con las preguntas de cardiología y cirugía cardiaca del examen MIR 2015-2016.
Ese año hubo un total de 20 preguntas sobre estos temas, remarcando la importancia que tiene cardiología en el examen MIR.
Además hay 8 preguntas vinculadas a imágenes, 4 de ellas sobre el electrocardiogramas y 3 sobre el ecocardiograma.
Además de las respuestas correctas (confirmadas con la versión oficial), añadimos una explicación para que los médicos que se presenten los próximos años.
Los números de las imágenes y de las preguntas no se corresponden con los de los exámenes.
Preguntas de Cardiología y Cirugía Cardiaca MIR 2015-2016
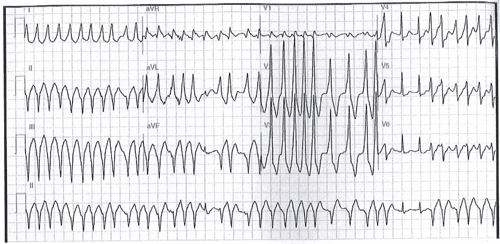
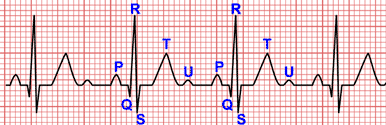
1: Pregunta vinculada a la Imagen nº1
Un joven de 26 años de edad, sin antecedentes patológicos de interés, acude al Servicio de Urgencias por palpitaciones de algo más de una hora de duración. Está conciente y la presión arterial es de 95/60 mm de Hg. El trazado electrocardiográfico se muestra en la imagen. ¿Cuál de los siguientes le parece el diagnóstico más probable?
- 1. Taquicardia paroxística supraventricular por reentrada intranodal.
- 2. Fibrilación auricular en un paciente con síndrome de Wolf-Parkinson-White.
- 3. Taquicardia ventricular.
- 4. Fibrilación ventricular.
Respuesta correcta: 2.
Pregunta difícil si nunca has visto un EKG de fibrilación auricular con Wolf-Parkinson-White. Pero vayamos por parte.
La 1 queda descartada porque la taquicardia intranodal es rítmica y de QRS estrecho. La 4 porque el paciente está conciente y la FV es una parada cardiaca. Sólo nos queda la 2 y la 3, y aquí o te la sabes o no.
La Fibrilación Auricular conduciendo por vía accesoria (WPW) da una Taquicardia de QRS ancho completamente arrítmica y con cambios en la morfología de los QRS, dando un EKG como el de la imagen (ver casos especiales de FA).
Las Taquicardia Ventriculares, incluso las polimórficas, no suelen ser tan arrítmicas ni con tanta variación en los QRS.
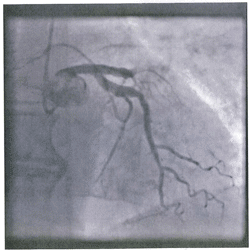
2: Pregunta vinculada a la Imagen nº2
Un hombre de 51 años de edad acude al servicio de urgencias por presentar dolor torácico irradiado a miembro superior izquierdo y espalda, de 90 minutos de duración, asociado a malestar general, sudoración y signos de deficiente perfusión periférica. A la auscultación presenta ritmo de galope, tercer ruido; y crepitantes en ambas bases pulmonares. Se realiza coronariografía urgente (ver imagen). Tras evaluar esta imagen. ¿Qué alteraciones electrocardiográficas esperaría encontrar en dicho paciente?:
- 1. Elevación de segmento ST en derivaciones II, III y aVF.
- 2. Elevación de segmento ST en derivaciones V2, V3, V4 y V5.
- 3. Descenso de segmento ST en derivaciones V2, V3, V4 y V5.
- 4. Descenso de segmento ST en derivaciones II, III y aVF, asociado a descenso en aVL.
Respuesta correcta: 2.
Estamos ante una oclusión de la Descendente Anterior y esto provoca elevación del ST en las derivaciones anteriores o de V2 a V5 (ver localización de la arteria ocluida). Pero también vayamos por parte si no dominas la coronariografía.
En la imagen claramente hay una arteria ocluida, por tanto solo son válidas las respuesta con elevación del ST, o sea la 1 y la 2. La arteria ocluida es una de las ramas de la coronaria izquierda (eso al menos lo tienes que dominar), por tanto queda un infarto de Descendente Anterior (cara anterior) o de Circunfleja (cara lateral y/o inferior).
Cómo solo hay opciones de cara anterior e inferior sin daño lateral, y esto es el MIR, la respuesta es la 2.
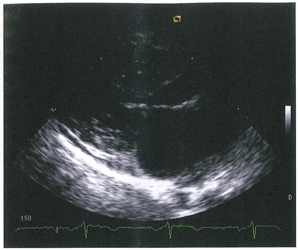
3: Pregunta vinculada a la Imagen nº3
Una mujer de 35 años acude a consulta porque presenta dolor torácico al esfuerzo. No tiene factores de riesgo cardiovascular. Se ausculta un soplo sistólico en foco aórtico que aumenta con la maniobra de Valsalva. El ECG muestra ritmo sinusal, ondas Q, trastornos de la repolarización y criterios de hipertrofia ventricular izquierda. En la figura puede apreciarse una imagen de su ecocardiografía. Señale la opción FALSA:
- 1. Se trata de una enfermedad hereditaria.
- 2. Esta enfermedad se asocia a muerte súbita.
- 3. La fibrilación auricular tiene una mayor incidencia en las personas con esta enfermedad.
- 4. La disnea no aparecerá hasta que la paciente no desarrolle disfunción sistólica ventricular izquierda.
Respuesta correcta: 4.
No podía faltar la pregunta sobre Miocardiopatía Hipertrófica. Paciente joven, con soplo, signos de Hipertrofia Ventricular en el EKG e imagen ecocardiográfica de HVI (esta se responde aunque no sepas valorar la imagen).
La Miocardiopatía Hipertrófica es una enfermedad hereditaria y la principal causa de muerte súbita en jóvenes sin otra patología. Además tiene mayor incidencia de Fibrilación Auricular, esto hay que saberlo.
Las causas de disnea suelen ser la disfunción diastólica del VI, las arritmias asociadas o la obstrucción del Tracto de Salida del VI. La disfunción sistólica es tardía y no ocurre en todos los pacientes. Por tanto esta es la falsa.
4: Una paciente de 70 años ingresa en UCl tras sufrir IAM anterior tratado mediante angioplastia coronaria y colocación de stent en la arteria descendente anterior. 4 días después presenta bruscamente hipotensión que obliga a aporte vigoroso de volumen, inicio de drogas vasoactivas, intubación orotraqueal y conexión a la ventilación mecánica. A la exploración física destaca un soplo no presente previamente. Ante la sospecha de complicación mecánica del infarto, se realiza ecocardiografia transtorácica que muestra derrame pericárdico. Señale la Respuesta CORRECTA:
- 1. La mortalidad con tratamiento médico es del 20%.
- 2. En caso de rotura de pared libre hay salto oximétrico en el ventrículo derecho en el cateterismo de Swan-Ganz.
- 3. En caso de rotura de pared libre no hay frémito palpable.
- 4. Las complicaciones mecánicas suelen aparecer en el primer día postinfarto.
Respuesta correcta: 3.
Por los datos clínicos lo más probable que haya sufrido la paciente es una ruptura de pared libre subaguda. La mortalidad sin tratamiento invasivo en estos casos es muy elevada (mucho más del 20%) y todos los pacientes deben ser intervenidos quirúrgicamente.
Cuado existe rotura de la pared libre no se produce salto oximétrico porque no hay comunicación entre las cavidades izquierdas y derechas. El salto oximétrico es frecuente en la ruptura del tabique interventricular.
Las complicaciones mecánicas pueden aparecer en el primer día postinfarto y en las primeras semanas.
Aunque puede cursar con soplo, no es característico el frémito en la rotura de pared libre, por eso esta es la respuesta correcta.
5: Paciente de 54 años que ingresa por fiebre termometrada de 38°C en los cinco días previos y disnea de reposo(IV) que apareció 6 horas antes de acudir al hospital. En urgencias la exploración es compatible con insuficiencia cardiaca y el ECG muestra bloqueo auriculo-ventricular completo con una frecuencia ventricular de escape de 45 lpm. Los signos de insuficiencia cardiaca son refractarios al tratamiento médico y la ecocardiografia transesofágica realizada muestra una válvula aórtica con orificio regurgitante efectivo de 0.5 cm2_ Los cultivos seriados son positivos para Streptococcus gallolyticus. Indique la actitud más acertada:
- 1. Cirugía cardiaca de reemplazo valvular aórtico por prótesis mecánica con terapia antibiótica según antibiograma.
- 2. Terapia antibiótica según antibiograma e implantación de balón de contrapulsación intra-aórtico y marcapasos transitorio hasta 3 semanas, tras las cuales se implantará marcapasos definitivo.
- 3. Implantación de marcapasos transitorio, terapia antibiótica según antibiograma e implantación percutánea de prótesis valvular aórtica .
- 4. Implantación urgente de marcapasos definitivo con terapia antibiótica según antibiograma durante 6 semanas.
Respuesta correcta: 1.
Los datos clínicos indican una endocarditis bacteriana con insuficiencia aóerica e insuficiencia cardiaca refractaria. El tratamiento adecuado es el reemplazo valvular por prótesis mecánica con terapia antibiótica según antibiograma.
En las respuesta 2 y 4 no se reemplaza la válvula por tanto no son correctas, y la implantación percutánea de prótesis valvular aórtica está contraindicada en la endocarditis bacteriana, por lo que la 3 es incorrecta también.
6: Mujer de 72 años que acude al hospital por dolor torácico opresivo de 2 horas de evolución. La Presión Arterial es de 68/32 mm Hg, la frecuencia cardiaca es de 124 latidos/min, la frecuencia respiratoria es de 32 respiraciones/min, la saturación de oxígeno del 91% con oxígeno al 50%. A la auscultación pulmonar se aprecian crepitantes bilaterales. Se realiza un ECG que muestra lesión subepicárdica en cara anterior, con imagen especular en cara inferior. En la radiografía de tórax se aprecia patrón alveolar bilateral. ¿Cuál es su decisión terapéutica?
- 1. Iniciar infusión de nitratos i.v.
- 2. Realizar fibrinolisis con Tenecteplase (TNK).
- 3. Realizar angioplastia coronaria urgente.
- 4. Administrar furosemida 40mg i.v.
Respuesta correcta: 3.
Pregunta clásica de MIR. El tratamiento del Infarto agudo con elevación del ST es la angioplastia primaria.
Espera, no mencionan lo de la elevación del ST. Sí, lo dicen de otra forma: Lesión subepicárdia = elevación del ST y si añaden imagen especular ya te confirman el diagnóstico.
La Fibrinolisis está contraindicada por estar la paciente con compromiso hemodinámico (hipotensión marcada, taquicardia, insuficiencia cardiaca).
Recuerda: En el MIR el tratamiento del IAM con elevación del ST es el cateterismo cardiaco con angioplastia.
7: ¿Cuál de los siguientes síntomas asociados con la hipertensión arterial tiene peor pronóstico?
- 1. Pérdida brusca de fuerza de pierna y brazo derechos de 10 minutos de duración.
- 2. Epistaxis de 30 minutos de duración.
- 3. Cefalea nucal vespertina.
- 4. Taquicardia y temblor.
Respuesta correcta: 1.
Aquí la respuesta es sencilla, la aparición de síntomas neurológicos tienen peor pronóstico que el resto.
8: Mujer de 73 años de edad que ingresa por cuadro de disnea progresiva hasta hacerse de reposo, ortopnea y aumento de 4 kg de peso. En la exploración fisica se aprecia presión arterial de 150/84 mm Hg, frecuencia cardiaca 100 latidos/minuto, aumento de la presión venosa yugular, crepitantes en ambas bases y edemas maleolares. Tratamiento habitual: enalapril 5 mg cada 12 horas, furosemida 80 mg al día. ¿Cuál es el tratamiento más adecuado en este momento?
- 1. Administrar furosemida por vía intravenosa.
- 2. Aumentar dosis de enalapril según tolerancia y administrar furosemida por vía intravenosa.
- 3. Iniciar un beta-bloqueante .
- 4. Añadir tratamiento con amlodipino.
Respuesta correcta: 2.
La paciente presenta una descompensación de su insuficiencia cardiaca (aumento de disnea, aumento de peso) e HTA, aunque la causa de la descompensación no está muy clara las respuesta son simples.
La respuesta 1 es correcta, pero la dos es más correcta aún, ya que ayuda a controlar la HTA.
La respuesta 3 no es correcta porque en episodios de descompensación no se debe añadir betabloqueantes. El amlodipino sería una buena opción para controlar la HTA, peor no ayudaría a mejorar la insuficiencia cardiaca.
9: Hombre de 60 años de edad con antecedentes de hipertensión arterial y dislipemia ha sido recientemente diagnosticado de insuficiencia cardiaca. Tras realizar las pruebas pertinentes se objetiva que conserva la fracción de eyección del ventrículo izquierdo (>50%). En relación al tratamiento señale la respuesta lNCORRECTA:
- 1. El tratamiento inicial debería dirigirse al proceso patológico subyacente.
- 2. El tratamiento con diuréticos debe iniciarse a dosis altas.
- 3. En caso de precisar tratamiento con nitratos debe iniciarse a dosis bajas.
- 4. La disnea puede tratarse reduciendo la activación neurohormonal con inhibidores de la enzima convertidora de la angiotensina o antagonistas de los receptores de la angiotensina.
Respuesta correcta: 2.
La respuesta incorrecta es la 2, el tratamiento con diuréticos debe iniciarse a dosis bajas, el resto de las respuesta son correctas.
10: ¿Qué tratamiento prescribiría a una paciente con historia previa de pericarditis aguda que ingresa por un nuevo episodio, para evitar recurrencias?
- 1. Colchicina asociada a aspirina o antiinflamatorios. .
- 2. Prednisona.
- 3. Prednisona asociada a aspirina o antiinflamatorios.
- 4. Antecedentes de infarto de miocardio previo.
Respuesta correcta: 1.
En la Pericarditis, la colchicina asociada a AAS o AINES está recomendada a dosis bajas para mejorar la respuesta al tratamiento médico y prevenir recurrencias.
Los corticoides a dosis están indicados en los casos de contraindicación o fracaso del tratamiento con AAS o AINE y colchicina o si existe una una enfermedad autoinmunitaria, por tanto las respuestas 2 y 4 son falsas.
El tratamiento tuberculostático está indicado en la pericarditis tuberculosa.
11: Un paciente consulta por latido vascular cervical prominente. Al auscultarle se escucha un soplo diastólico de alta frecuencia. ¿Cuál es la causa?
- 1. Ductus persistente.
- 2. Disfunción músculo papilar.
- 3. Estenosis mitral.
- 4. Insuficiencia aórtica.
Respuesta correcta: 4.
El soplo del ductus persistente es un soplo sistólico de eyección, que se ausculta mejor en región infraclavicular izquierda y borde paraesternal superior izquierdo, por tanto la respuesta 1 es incorrecta.
La disfunción del músculo papilar puede provocar Insuficiencia Mitral, que se genera un soplo sistólico, por tanto descartamos la respuesta 2.
En la estenosis mitral, pese a existir un soplo diastólico no se observa el latido carotídeo prominente.
La danza carotídea o pulso de Corrigan (latido carotídeo prominente) es un signo clásico de la insuficiencia aórtica severa, que también se acompaña de un soplo diastólico. La correcta es la respuesta 4.
12: Mientras realiza la anamnesis a un paciente que consulta por dolor torácico en un Servicio de Urgencias, éste pierde la conciencia, usted le estimula y no responde, le abre la vía aérea y comprueba que el paciente no respira y no le encuentra el pulso carotídeo. Tras pedir ayuda, ¿cuál es la siguiente maniobra que debería realizar?
- 1. Compresiones torácicas.
- 2. Golpe precordial.
- 3. Ventilaciones de rescate.
- 4. Intubación oro-traqueal.
Respuesta correcta: 1.
Según las guías de la AHA de 2017: sobre Soporte vital básico para adultos y pediátrico y calidad de la Reanimación cardiopulmonar:
"Ante una parada cardiaca presenciada se debe iniciar compresiones torácicas seguidas de ventilación de rescate con ciclo de 30 compresiones y 2 ventilaciones, antes de colocar un dispositivo avanzado para la vía aérea. Por tanto la respuesta es la 1, iniciar compresiones torácicas".
13: Paciente de 65 años que presenta disnea progresiva de 5 días de evolución hasta hacerse de reposo, ortopnea de tres almohadas y episodios de disnea paroxística nocturna. A la auscultación destaca crepitantes bilaterales, soplo holosistólico irradiado a axila y ritmo de galope por tercer y cuarto ruido. Señale la afirmación INCORRECTA:
- 1. El tercer ruido coincide con la fase de llenado rápido de la diástole ventricular del ciclo cardiaco.
- 2. El diagnóstico más probable es el de insuficiencia cardiaca.
- 3. El soplo holosistólico puede corresponder a una insuficiencia mitrala.
- 4. El cuarto ruido suele aparecer cuando existe un cierto grado de estenosis valvular.
Respuesta correcta: 4.
El cuarto ruido se produce por una distensión brusca y vibración de los ventrículos en el momento de la contracción auricular, en ventrículos con mala distensibilidad, por tanto la respuesta 4 es la incorrecta.
El tercer se produce por el llenado brusco del ventrículo, debido a una velocidad de flujo aumentada.
El paciente tiene un cuadro clínico compatible con insuficiencia cardiaca.
La insuficiencia mitral puede producir un soplo holosistólico.
14: Ante un recién nacido con una cardiopatía congénita sin plétora pulmonar pensaría en:
- 1. Comunicación interventricular.
- 2. Tronco arterioso persistente.
- 3. Atresia tricuspídea.
- 4. Ductus arterioso.
Respuesta correcta: 3.
Las cardiopatías que cursan con plétora pulmonar son aquellas que presentan cortocircuito izquierdo-derecho, es decir la sangre va del sistema de alta presión (izquierdo) al de baja presión (derecho).
Esto se produce en la comunicación interventricular, en el tronco arterioso persistente y en el ductus arterioso persistente.
En la atresia tricuspídea no existe comunicación entre la aurícula derecha y el ventrículo derecho. La sangre circula desde la aurícula derecha a la aurícula izquierda a través de una comunicación interauricular, mezclándose sangre oxigenada con no oxigenada produciendo cianosis. Del ventrículo izquierdo parte de la sangre irá a la aorta y otra parte, a través de una comunicación interventricular que debe existir, irá a la arteria pulmonar y a los pulmones. En esta cardiopatía el flujo de sangre pulmonar puede estar aumentado o disminuido por lo que es la única de las cuatro patologías que puede cursar sin plétora (aunque también puede tenerla).
15: Paciente de 76 años, con hipertensión y diabetes mellitus, que acude a Urgencias porque desde hace 72 horas ha comenzado con un cuadro de palpitaciones y disminución de su capacidad para hacer esfuerzo. A su llegada se documenta una fibrilación auricular con respuesta ventricular en torno a 120 lpm. ¿Cuál de las siguientes opciones es FALSA?:
- 1. Este paciente debe estar anticoagulado oralmente de por vida, salvo contraindicación.
- 2. Si decidimos realizar una cardioversión a su llegada a Urgencias, sería necesario hacer previamente una ecocardiografía transesofágica.
- 3. Al ser el primer episodio de fibrilación auricular es el candidato idóneo para realizar una ablación con catéter.
- 4. Para frenar la frecuencia cardíaca podríamos emplear betabloqueantes.
Respuesta correcta: 3.
Paciente con CHA2DS2-VASc de 4 puntos (HTA, Edad x2, Diabetes), requiere Anticoagulación oral salvo contraindicaciones. Al llevar más de 48 horas desde el inicio de los síntomas, no se debe cardiovertir por riesgo de ictus isquémico, salvo que se realice un ecocardiograma transesofágico que confirme que no hay trombos en Aurícula Izquierda y orejuela.
En todo paciente con Fibrilación Auricular de deben usar fármacos para controlar la frecuencia cardiaca, incluso en los que se haya decidido revertir a Ritmo Sinusal. Los Betabloqueantes son una buena opción.
La ablación con catéter está indicada sobre todo en pacientes con FA paroxística muy sintomática o con FA persistente sintomática pese a tratamiento, no en la Fibrilación Auricular de reciente diagnóstico, por eso esta es la falsa.