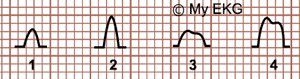Tras haber ido paso por paso, determinando el ritmo, calculando la frecuencia, valorando si el intervalo PR y el intervalo QT son normales o no, y descartando alteraciones en el segmento ST, sólo nos queda describir cualquier tipo de alteraciones no incluidas dentro de lo antes descrito.
Por ejemplo, una onda P picuda, un bloqueo de rama, presencia de onda Q o alteraciones de la onda T.
Para evitar pasar por alto algún detalle, te recomendamos seguir una metodología sencilla:
Ir analizando onda por onda, para determinar cualquier alteración. ¿Parece engorroso? para nada, con un poco de experiencia podrás determinar de un vistazo si un electrocardiograma es normal o no.
En este artículo te haremos un pequeño resumen de las alteraciones que podrás encontrar. Te recordamos que los detalles de las ondas del EKG y de los intervalos del EKG normales están descritos en sus propios artículos en la sección de generalidades del electrocardiograma.
Onda P
Crecimiento auricular derecho:
Artículo relacionado: Crecimiento auricular derecho.
Se caracteriza por una onda P alta (mayor de 2.5 mm), picuda y de duración normal (menor de 2.5 mm), esta onda se suele llamar onda P pulmonale. En la derivación V1, donde la onda P normalmente es isobifásica, es típico observar un predominio de la parte inicial positiva.
Crecimiento auricular izquierdo:
Artículo relacionado: Crecimiento auricular izquierdo.
Se caracteriza por una onda P ancha (mayor de 2.5 mm), es frecuente que presente una muesca en la parte superior de la onda, lo que le da a la P una morfología de letra "m", esta onda se le suele llamar onda P mitrale. En la derivación V1 hay un predominio de la parte final negativa de la onda P.
Crecimiento de ambas aurículas:
Se caracteriza por una onda P ancha (mayor de 2.5 mm) y aumentada de altura, sobre todo su parte inicial.
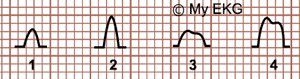
Onda P en el crecimiento auricular
1- Aurículas normales. 2- Crecimiento de aurícula derecha.
3- Crecimiento de aurícula izquierda. 4- Crecimiento de ambas aurículas.
Bloqueo interauricular
Artículo relacionado: Síndrome de Bayés y bloqueos interauriculares.
El bloqueo interauricular se clasifica en parcial y avanzado. En ambos bloqueos hay un aumento de la duración de la onda P ≥120 ms (onda P ancha).
En el bloqueo interauricular parcial la onda P suele presentar muescas en las derivaciones I, II, III y aVF; mientras que en el bloqueo interauricular avanzado la onda P es bifásica (positiva-negativa) en las derivaciones inferiores (II, III, aVF).
Ambos tipos de bloqueos interauriculares suelen asociarse a crecimiento auricular izquierdo.
Onda P ectópica:
Cuando el estímulo incial se produce en algún foco auricular distinto del nodo sinusal, se denomina ectopia auricular. Si estos estímulos son aislados e intercalados en el ritmo sinusal, se les denominan extrasístoles auriculares, de mantenerse y sustituir al ritmo sinusal, se produce un ritmo auricular ectópico.
Las ondas P ectópicas presentan una morfología diferente a las ondas P sinusales, se reconocen por ser negativas en derivaciones donde la onda P sinusal suele ser positiva (inferiores, laterales o V2-V6).
Si el foco auricular está cercano al nodo AV el intervalo PR puede ser menor que en el ritmo sinusal.
En niños se pueden observar extrasístoles auriculares frecuentes e incluso alternancia de ondas P sinusales con ondas P ectópicas (marcapasos auricular migratorio), sin que sea considerado patológico.
Flutter auricular:
Artículo relacionado: Flutter auricular.
En el flutter auricular las ondas P desaparecen, pues la actividad auricular normal no existe, al ser sustituida por un circuito de macrorreentrada en las aurículas, con frecuencia cardiacas muy elevadas.
Esta actividad provoca las ondas F del flutter auricular, también llamadas "en diente de sierra", por su morfología en las derivaciones donde son negativas.
Onda Q
Artículo relacionado: La onda Q.
Una onda Q patológica suele aparecer en la evolución natural de un IAMCEST y se asocia a necrosis miocárdica de las zonas afectadas. Pero, ¿cuándo es patológica una onda Q?
Onda Q patológica
- En derivaciones periféricas si es mayor de 0.04 s de ancho, mayor de 2 mm de profundidad o más de un 25% de la onda R siguiente.
- Si se observa en V1-V3 (no suele estar presenta en estas derivaciones).
- En V4-V6 si es mayor de 0.04 s de ancho, mayor de 2 mm de profundidad o más de un 15% de la onda R siguiente.1 2
En las derivaciones III y aVF la duración de la onda Q puede superar los 0.04 s en corazones normales.2
Ampliar información en: La onda Q.
Complejo QRS
Dentro de las alteraciones del complejo QRS, las más frecuentes son los bloqueos de rama, que generan un ensanchamiento del QRS.
Bloqueo de rama derecha del haz de His: el complejo QRS es ancho (mayor de 0.12 s) con morfología de rSR' en la derivación V1, y con morfología de qRS en la derivación V6. Además, la onda T es negativa en V1 y positiva en V6. Ver más...
- Bloqueo incompleto de rama derecha: el complejo QRS tiene una duración normal (menor de 0.12 s), se observa una morfología de rSr' en la derivación V1. Ver más...
Bloqueo de rama izquierda del haz de His: el complejo QRS es ancho (mayor de 0.12 s), con morfología de QS o rS en la derivación V1, y prescencia de onda R grande con empastamiento en la derivació V6. La onda T es negativa en las derivaciones V5-V6. Ver más...
Hemibloqueos anterior y posterior: no generan ensanchamiento del complejo QRS. Su principal alteración en el electrocardiograma son las desviaciones del eje, a la izquierda en el caso del hemibloqueo anterior, y a la derecha en el caso del hemibloqueo posterior. Ver más...