Bloqueos Fasciculares Izquierdos
Los bloqueos fasciculares izquierdos, también llamados hemibloqueos izquierdos, son una alteración de la conducción en uno de los dos fascículos de la rama izquierda del haz de His.
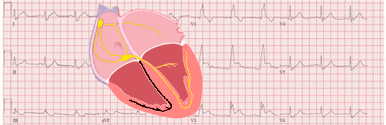
La rama izquierda se divide en dos fascículos, el fascículo anterior y el fascículo posterior. El fascículo anterior trasmite el impulso eléctrico a la región anterosuperior del ventrículo izquierdo, mientras que el fascículo posterior lo trasmite a la región posteroinferior.
Bloqueos fasciculares izquierdos
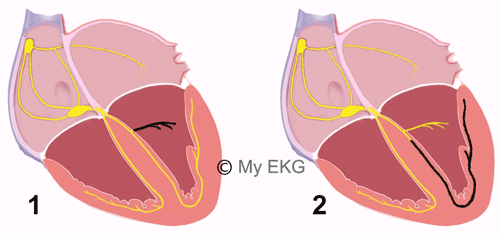
1. Bloqueo fascicular anterior - 2. Bloqueo fascicular posterior
A diferencia del bloqueo de rama izquierda, donde el trastorno es previo a la subdivisión, en los bloqueos fasciculares, la alteración es en uno de los fascículos solamente.
Otra diferencia con los bloqueos completos de rama izquierda y derecha es que los hemibloqueos no provocan ensanchamiento del complejo QRS (el QRS es estrecho).
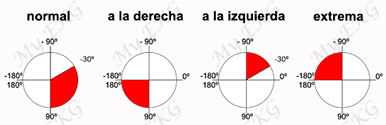
La principal alteración en el electrocardiograma de los bloqueos fasciculares es una desviación marcada del eje cardiaco.
En el bloqueo fascicular anterior el eje está claramente desviado a la izquierda y en el bloqueo fascicular posterior, el eje cardiaco está claramente desviado a la derecha (ver cómo determinar el eje cardiaco).
El diagnóstico de los hemibloqueos se realiza en las derivaciones periféricas, a diferencia de los bloqueos de rama.
Bloqueo fascicular anterior o hemibloqueo anterior
La principal característica en el electrocardiograma del bloqueo fascicular anterior es una desviación marcada del eje a la izquierda (-45º o más), sin ensanchamiento del complejo QRS.
El complejo QRS tiene una morfología de qR en la
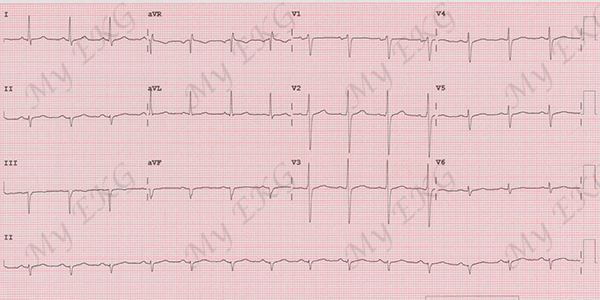
Hemibloqueo anterior:
Ritmo sinusal a 90 lpm, QRS estrecho, desviación del eje a la izquierda, morfología de qR en la derivación aVL.
Electrocardiograma del hemibloqueo anterior
Tomado de las AHA/ACCF/HRS recommendations for the standardization and Interpretation of the electrocardiogram part III: intraventricular conduction disturbances.1
Estos criterios no se aplican a los pacientes con cardiopatias congénitas que presenten desviación del eje a la izquierda en la infancia.
Explicación:
En el hemibloqueo anterior, al haber un retardo en la activación de la región anterosuperior del ventriculo izquierdo, se produce una onda inicial, pequeña, contraria a la dirección de la zona bloqueada, que genera las ondas r en derivaciones inferiores y las ondas q en derivaciones laterales.
Posteriormente se produce la despolarización de la zona bloqueada, generando una onda grande en esa dirección, provocando las ondas R alta en las derivaciones laterales y las ondas S profundas en las derivaciones inferiores.
Artículo relacionado: Taquicardia fascicular anterior.
Bloqueo fascicular posterior o hemibloqueo posterior
La principal característica en el electrocardiograma de bloqueo fascicular posterior es una desviación del eje a la derecha (90º o más), sin ensanchamiento del complejo QRS.
El complejo QRS suele tener una morfología de rS en las derivaciones laterales y una morfología de qR en las derivaciones inferiores.
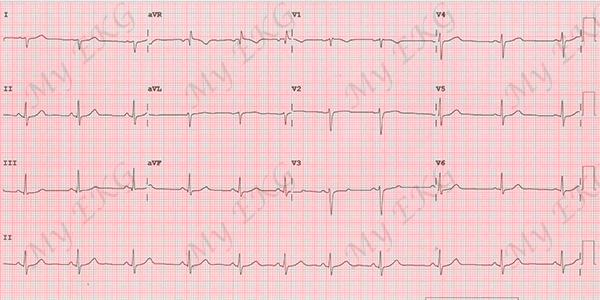
Hemibloqueo posterior:
Ritmo sinusal a 66 lpm, QRS estrecho, desviación del eje a la derecha, morfología de rS en I y aVL, y de qR en III y aVF.
Electrocardiograma de hemibloqueo posterior
Tomado de las AHA/ACCF/HRS recommendations for the standardization and Interpretation of the electrocardiogram part III: intraventricular conduction disturbances.1
- Eje cardiaco entre 90° y 180° en adultos.
- Morfología de rS en las derivaciones I y aVL.
- Morfología de qR en las derivaciones III y aVF.
- Duración del complejo QRS menor de 120 ms.
Explicación:
En el hemibloqueo posterior, al haber un retardo en la activación de la región posteroinferior del ventriculo izquierdo, se produce una onda inicial, pequeña, contraria a la dirección de la zona bloqueada, que genera las ondas r pequeñas en las derivaciones laterales y las ondas q pequeñas en las derivaciones inferiores.
Posteriormente se produce la despolarización de la zona bloqueada, generando una onda grande en esa dirección, provocando las ondas S profundas en derivaciones laterales y las ondas R altas en derivaciones inferiores.
A diferencia del hemibloqueo anterior, el diagnóstico de hemibloqueo posterior o bloqueo fascicular posterior sólo se debe hacer cuando se hayan descartado otras causas de desviación del eje a la derecha, como tromboembolismo pulmonar o sobrecarga derecha.
Artículo relacionado: Taquicardia fascicular posterior.
Combinación de bloqueos fasciculares con otros trastornos
Los hemibloqueos izquierdos pueden combinarse con otras alteraciones del sistema de conducción intraventricular.
Combinación de ambos bloqueos fasciculares
Artículo relacionado: Bloqueo de rama izquierda.
La combinación de ambos bloqueos fasciculares provoca un bloqueo completo de rama izquierda.
Al estar bloqueados ambos fascículos de la rama izquierda del haz de His la despolarización ventricular se realiza por la rama derecha, presentando un ensanchamiento del complejo QRS y alteraciones características en derivaciones precordiales.
Ampliar información en: Bloqueo de rama izquierda.
Bloqueo fascicular con bloqueo de rama derecha
Artículo relacionado: Bloqueos bifasciculares.
A la presencia de un bloqueo fascicular izquierdo (hemibloqueo izquierdo) junto con un bloqueo completo de rama derecha en un electrocardiograma se le denomina bloqueo bifascicular.
En el bloqueo bifascicular están afectadas dos de las tres ramas del sistema de conducción intraventricular, por lo que estos pacientes presentan un mayor riesgos de presentar bloqueos auriculoventriculares de alto grado y, en determinados casos, pueden llegar a necesitar el implante de un marcapasos definitivo.2
Ampliar información en: Bloqueos bifasciculares.
Referencias
- 1. Surawicz B, Deal BJ et al. AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram Part III: Intraventricular Conduction Disturbances. J Am Coll Cardiol. 2009; 53(11): 976-981. doi: 10.1016/j.jacc.2008.12.013.
- 2. Kusumoto FM, Schoenfeld MH, Barrett C, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines, and the Heart Rhythm Society. Circ. 2008; 140(8). doi: 10.1161/CIR.0000000000000627.