Bloqueos Bifasciculares
Hasta un 1.5% de la población puede presentar un bloqueo bifascicular en el electrocardiograma.
Esta alteración nos informa de una combinación de trastornos del sistema de conducción intraventricular, que puede conllevar un riesgo de progresión a bloqueo auriculoventricular completo, sobre todo en pacientes con sintomatología sincopal 1.
Las 2009 AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram1 no recomiendan el término «bloqueo bifascicular» dada la gran variedad de patologías o alteraciones anatómicas que pueden producir este patrón.
El comité recomienda que se describa cada trastorno de la conducción por separado dependiendo de las estructuras afectadas.1
Anatomía del bloqueo bifascicular
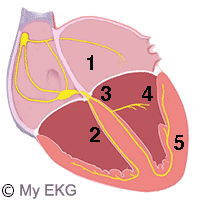
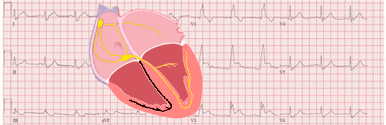
Conducción intraventricular
- 1- Nodo auriculoventricular y haz de His
- 2- Rama derecha
- 3- Rama izquierda
- 5- Fascículo posterior
El sistema de conducción ventricular se puede clasificar como un sistema de tres fascículos, compuesto por la rama derecha y los fascículos anterior y posterior de la rama izquierda.
Cualquier combinación de bloqueo de dos de estas ramas, la denominamos bloqueo bifascicular.
Tipos de bloqueos bifasciculares
- Bloqueo de rama derecha + bloqueo del fascículo anterior.
- Bloqueo de rama derecha + bloqueo del fascículo posterior.
- El bloqueo completo de rama izquierda: equivalente al bloqueo de ambos fascículos (no trataremos sobre él en este artículo).
El bloqueo bifascicular tiene en el electrocardiograma las características del bloqueo de rama derecha combinadas con las del hemibloqueo correspondiente.
Recuerda que los bloqueos fasciculares también se denominan hemibloqueos.
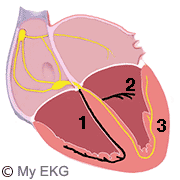
Bloqueo de rama derecha con hemibloqueo anterior
Es el más frecuente de los bloqueos bifasciculares. Existe un bloqueo de la rama derecha y del fascículo anterior, por lo que la despolarización de los ventrículos se realiza desde el fascículo posterior de la rama izquierda.
Bloqueo de rama derecha y hemibloqueo anterior
- 1. Rama derecha bloqueada.
- 2. Fascículo anterior bloqueado.
- 3. Fascículo posterior normofuncionante.
Características de un electrocardiograma con bloqueo de rama derecha y hemibloqueo anterior:
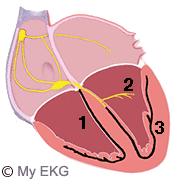
Bloqueo de rama derecha con hemibloqueo posterior
Existe un bloqueo de la rama derecha y del fascículo posterior, por lo que la despolarización de los ventrículos se realiza desde el fascículo anterior de la rama izquierda.
Bloqueo de rama derecha y hemibloqueo posterior
- 1. Rama derecha bloqueada.
- 2. Fascículo anterior normofuncionante.
- 3. Fascículo posterior bloqueado.
Características de un electrocardiograma con bloqueo de rama derecha y hemibloqueo posterior:
Bloqueos bifasciculares y bloqueo AV completo
En pacientes con bloqueo bifascicular en el electrocardiograma y cuadro clínico de síncopes o cuadros presincopales, existe la posibilidad de que dicho cuadro clínico sea secundario a un bloqueo aurículoventricular de 3er grado no diagnosticado.
En estos pacientes se debería realizar un estudio cardiológico más complejo; en algunos casos, es recomendable realizar un estudio electrofisiológico para estimar el intervalo Hiss-ventricular (HV).
En el caso de pacientes con bloqueo bifascicular en el electrocardiograma sin síntomas, el riesgo de presentar bloqueo aurículoventricular completo, es bajo, aunque es recomendable seguimiento clínico y electrocardiográfico.
Tratamiento del bloqueo bifascicular
El bloqueo bifascicular no precisa tratamiento, excepto que el paciente presentara clínica de síncopes o presencia de bloqueo AV completo.
El implante de marcapasos definitivo está indicado si existiese bloqueo AV completo o bloqueo AV de segundo grado tipo II. También es razonable el implante de marcapasos en pacientes con síncope y bloqueo bifascicular siempre que hayan sido descartadas otras causas.2
References
- 1. Surawicz B, Deal BJ et al. AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram Part III: Intraventricular Conduction Disturbances. J Am Coll Cardiol. 2009; 53(11): 976-981. doi: 10.1016/j.jacc.2008.12.013.
- 2. Kusumoto FM, Schoenfeld MH, Barrett C, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines, and the Heart Rhythm Society. Circ. 2008; 140(8). doi: 10.1161/CIR.0000000000000627.